人工関節置換術
整形外科 内視鏡・人工関節センター長 副院長 西池修

靱帯を温存できる人工関節置換術
当院には1日におよそ300人を超える外来患者さんが受診されていますが、このうち100人あまりが変形性関節症の患者さんです。加齢や体重増加によって膝の軟骨がすり減る変形性膝関節症の治療においては、軟骨や骨の摩耗が著しく、保存治療では痛みが良くならない場合に、傷んだ関節表面を人工物で置き換える人工膝関節置換術を行います。
従来の人工膝関節置換術では、手術の際に前後の十字靱帯を切断して靱帯の代わりになる素材を入れていました。ですが、十字靱帯は太ももの骨とすねの骨をつなぐ大事な連絡網。靱帯を残すことができれば膝の感覚も残り、術後には、より自然な状態に戻すことが可能となります。患者さんご自身の十字靱帯の状態が悪くない限りは、当然残してあげたいわけです。
そのため当院では、靱帯を切断せずに人工関節に置き換える「両十字靱帯温存(BCR型)人工関節全置換術」を2017年に導入しました。
支援ロボットの導入で精度と安全性が向上
このBCR型手術は手技が非常に難しく、1ミリ、1度のわずかな差で手術前とは違う感覚になってしまうこともあります。
そこで2019年8月にロボット支援手術システム「NAVIO(ナビオ)」を国内では3番目、道内では初めて導入しました。当院では従来からナビゲーション手術を採用していましたが、NAVIOは赤外線センサーで関節や靱帯の動き、骨や軟骨の形状を3次元で把握できるため、骨を削る範囲を自動制御できます。これにより精度と安全性が高まりました。
さらに、2021年10月には次世代型ロボット支援システム「CORI(コリ)」を国内では3カ所同時に初導入。従来よりもスピーディーに、より高精度な手術が可能となりました。
現在(2022年5月)までに、NAVIO・CORI合わせて150例あまり行っています。
ロボットはサポート役、大事なのは人
手術支援ロボットというと、多くの患者さまが「ロボットではなく先生に手術してほしい」とおっしゃいます。医師の代わりにロボットが手術すると受け取られるんですね。そうではありません。ロボットは医師が事前に入力した術前計画通りに手術が進行しているかどうかを管理する存在です。術前計画を立てるのも、手術するのもあくまで医師なんです。
逆にいえば、ロボットがあれば誰でも同じ治療ができるというものでもなく、精通していない人がロボットを使ったらかえっておかしなことになってしまうでしょう。
こうしたこともあり、当院では可能な限り見学を受け入れています。これまでにも国内外から100施設以上が見学のため来院しました。韓国や中国の医師もいます。
今後、日本においてもロボット支援による人工膝関節置換術は増えていくでしょう。AIの発展により、膝関節の形態や靱帯の特性などのデータが蓄積されることで、よりいっそう患者一人ひとりに合ったインプラントの設置が可能になるはずです。
これからも当院では、最新の知見や技術を取り入れることで、患者さんのQOL向上に貢献したいと願っています。
TKAにおける前十字靭帯機能の重要性
はじめに
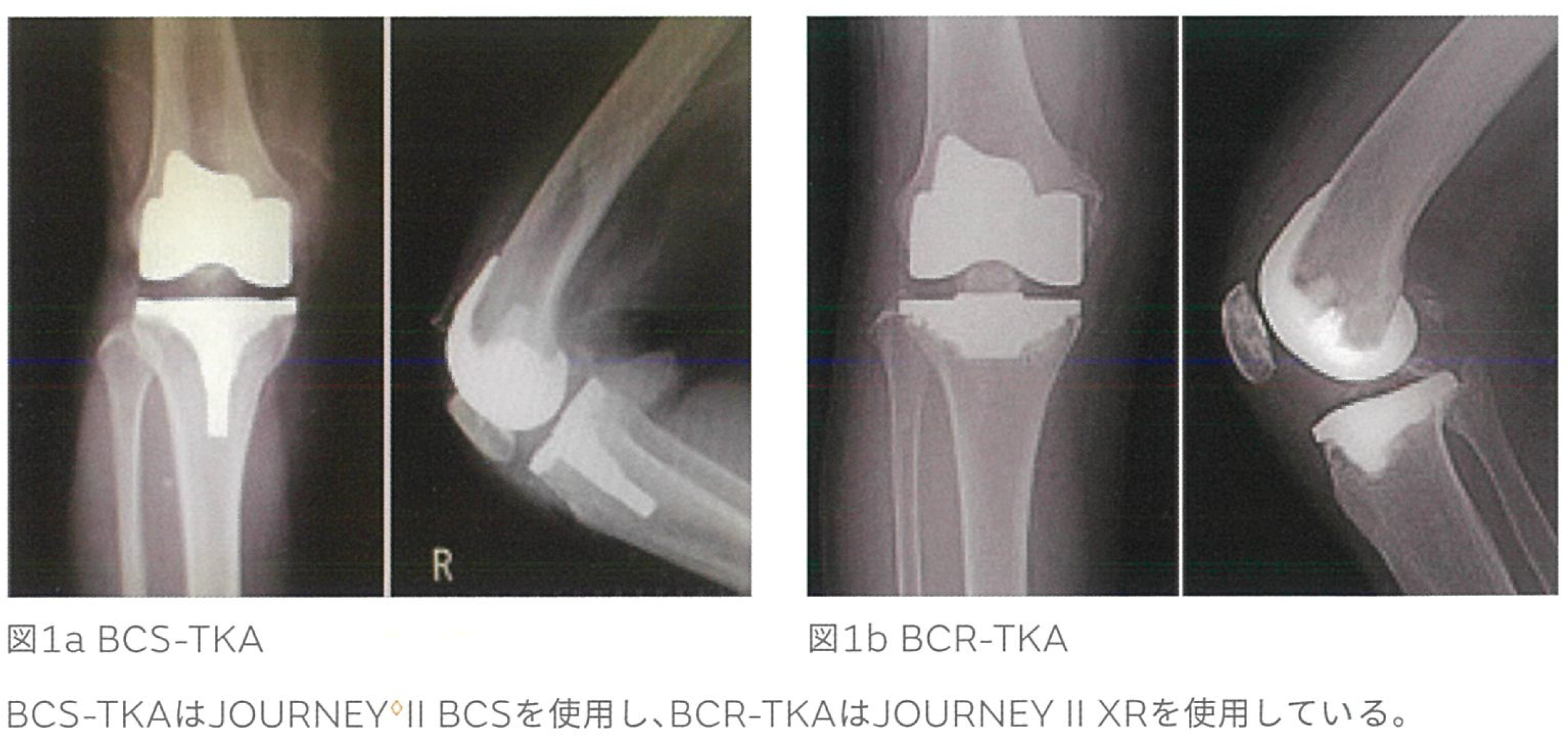
本邦における人工膝関節置換術(Tot al Knee Arthroplasty : TKA)は、現在年間約9万件行われている。TKAのインプラント自体の材質や耐久性が向上したことにより、長期成績や術後の可動域についても、以前のものとは比較にならないほど向上している。しかし、近年では術後の患者満足度の向上が求められるようになり、長期成績や可動域向上の他にStabilityの向上も求める風潮になってきている。従来のTKAは十字靭帯を切除(PS)もしくは前十字靭帯(ACL)を切除する機種(CR)が殆どであった。言ってみればACL不全膝であったと言える。ACLが切除されることで、中間屈曲位での不安定性や膝の回旋不安定性が増大し、これが術後のStabilityの低下要因の一つに繋がっていると考えられる。そこで近年では十字靭帯を温存もしくはそれを代償する機種が開発されている。一つはBi-cruciate stabilized(BCS)(図la)、もう一つはBi-cruciate retaining(BCR)(図lb)の2機種がある。BCSは両十字靭帯機能がインサート表面とポストカムに含まれている機種で、BCRは両十字靭帯を温存した機種である。術後の患者満足度でみると、TKAの術後満足度は人工股関節置換術に比べると有意に低い。特に術後の階段降下運動に一番不安定感を訴えている。
本稿ではこの階段降下運動に焦点をあて、これらACL機能も持った機種が術後のStabilityにどのように影響するか、また術後機能の改善にどのように寄与するのかを論ずる。
不安定性のメカニズムおよびACL機能による機能改善
階段降下運動を矢状面でみた場合、患側が着床してから、軽度屈曲した状態のまま体重を支え、その状態から徐々に屈曲して健側が着床する立脚中期までの動作、いわゆる膝伸展筋群の屈曲方向への遠心性収縮能力が重要になってくる。ACL不全膝やCR-TKA、PS-TKAでは、患側着床初期から立脚中期への移行時に、膝関節の急激な屈曲運動の増大が観測される。簡単に表現するならば、患側に体重がかかった状態で屈曲していくと、急激な膝崩れ現象が起こる様な状態である。
一方BCS-TKAやBCR-TKAの階段降下運動では、患側の着床初期から立脚中期までの膝屈曲方向への、円滑な遠心性コントロールが可能となり、健側着床へのスムーズな運動が可能である。以上の事から、従来のTKAにおける階段降下運動の膝不安定感は、遠心性収縮能力に寄与する大腿直筋の活動低下によるものと考えられる(図2)。
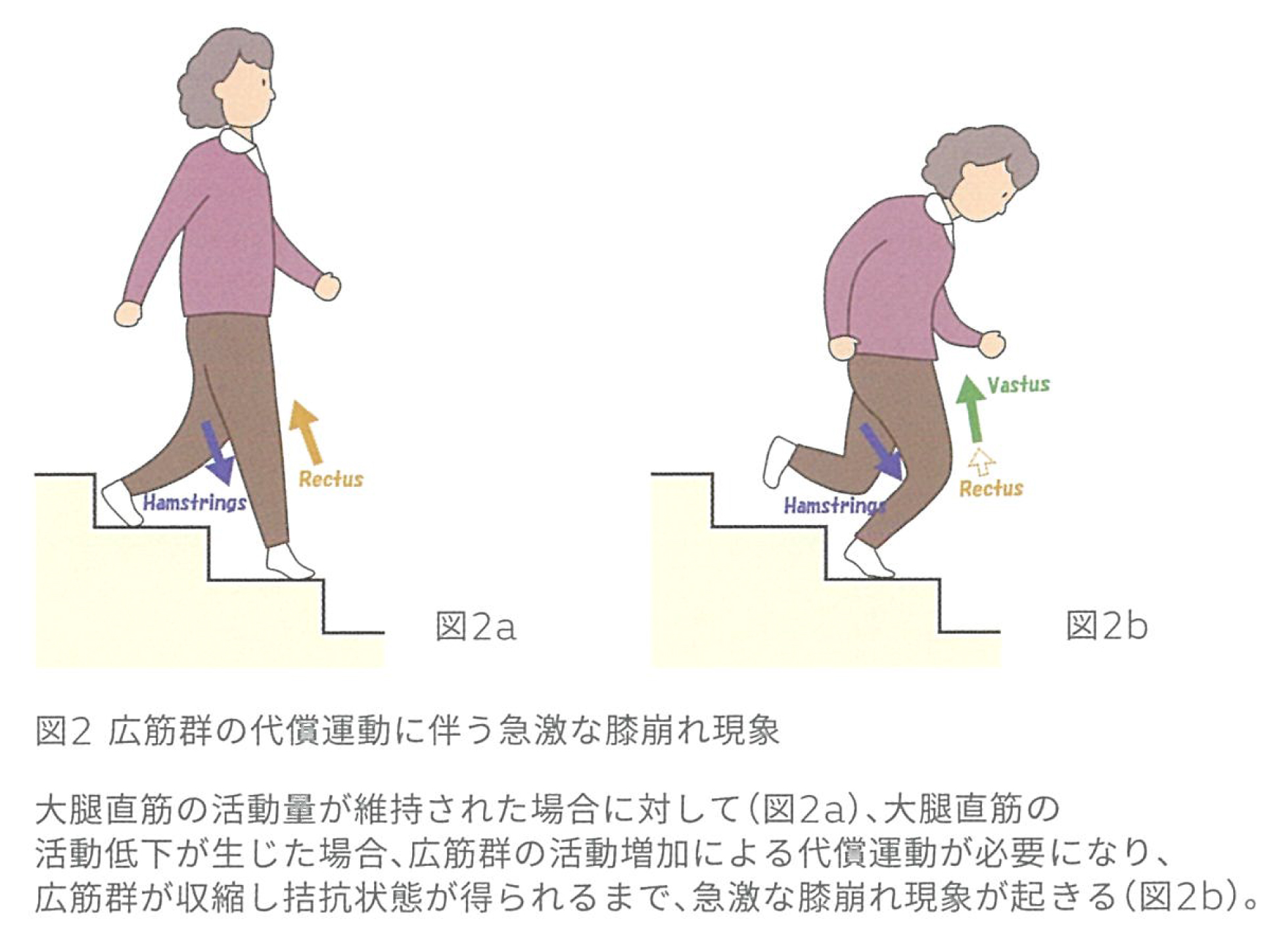
そこで、階段降下時における筋出力を、筋電図を使用し、当院で施行したCRおよびPS-TKAと比較検討した。その結果を見ると、CR、PS-TKAではACL不全膝と同様な筋出力を呈していたが、BCS-TKAとBCR-TKAの筋出力はほぼ正常膝の筋出力に近似していた。特にACL不全膝では大腿直筋の筋出力は有意に低下しており、ACL機能と大腿直筋の活動には密接な相関関係が見られた。以上のことから、膝前方安定性が獲得可能なBCS-TKAやBCR-TKAでは、膝軽度屈曲域での膝前方安定性を有しているため、大腿直筋の活動を最大限に発揮することが出来、それにより伸展域から屈曲域での円滑な荷重動作が可能であったと考えられる。
また冠状面から階段降下運動を見てみると、ACL不全膝やCR-TKA、PS-TKAでは、患側着床初期から立脚中期移行時において、大腿内旋と下腿外旋による膝関節外旋運動が顕著に見られた(図3a)。一方BCS-TKAやBCR-TKAでは、膝関節中間位での膝屈曲運動が可能であった(図3b)。膝前方安定性のPrimary restrainはACLであり、Secondary restra inは内側側副靭帯(MCL)である。ACL不全膝やCR-TKA、PS-TKAでみられた、階段降下運動における膝関節外旋運動は、膝前方安定性のsecondary restrainであるMCLの緊張を増大させることにより、MCLの前方制動作用を利用し、膝関節前方不安定性を回避する代償的な姿勢調節であったと考えられる。以上のことから、階段降下運動における膝不安定性は、ACL機能と密接に関係していると考えられた。
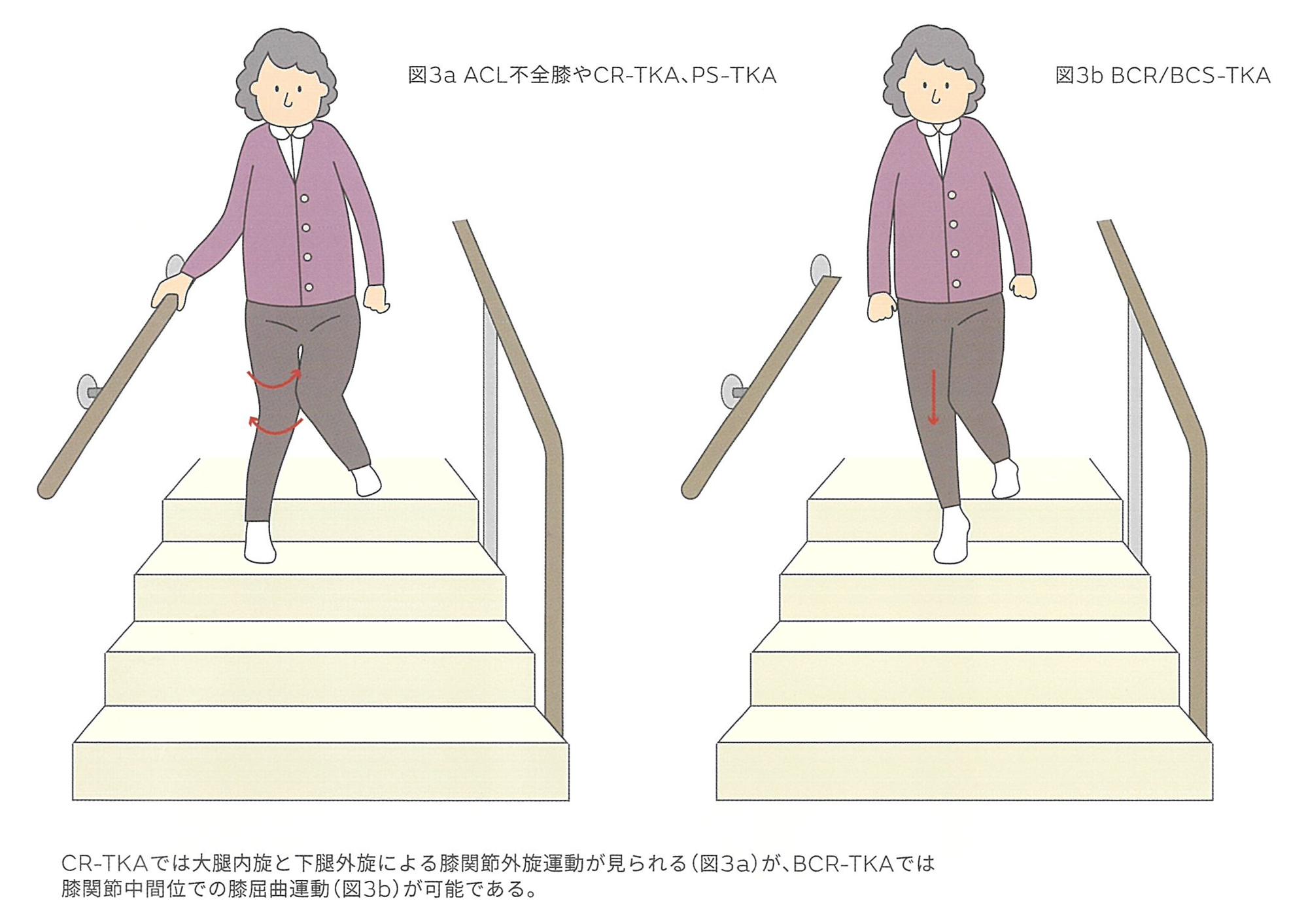
CR-TKAでは大腿内旋と下腿外旋による膝関節外旋運動が見られる(図3a)が、BCR-TKAでは膝関節中間位での膝屈曲運動(図3b)が可能である。
まとめ
近年問題となっているTKA後のStabilityは、術後患者満足度に大きく関与している。しかしそのStabilityを獲得するなかで、膝前方不安定性を回避する代償的な姿勢調節パターンはいくつも存在し、どの姿勢調節パターンを選択するかは、各々の身体機能に依拠しているものと考えられる。とのような動きにおいても、時々刻々と変化する身体運動において、Stabilityを獲得させるためには、筋力による動的支持要素、靭帯•関節包による静的支持要素による協調性が、内外の並進運動および内外旋を制御する。そのような動的、静的支持要素の協調性の低下が生じた場合、さまざまな代償的な姿勢調節によって動作を成立させようとするが、その姿勢調節が筋、腱にとって非合理的なストレスであった場合には、筋、腱に痛み等の症状を引き起こす可能性がある。TKAによって関節内部は除痛されるが、関節外部症状を惹起させないためにも、動的及び静的支持要素の協調性を可及的に獲得する事が求められる。そのような中で、ACL機能を持つTKAはその機種性能だけでなく、膝周囲軟部組織との協調性にも深く関与出来る機種であり、これらは今後の術後機能改善に深く寄与するものと考えられる。
膝人工関節全置換術の
手術に関する一問一答
釧路三慈会病院を受診される変形性膝関節症(OA)の患者さんの特徴について、お伺いさせてください。
都市部に比べると重症化してから受診される患者さんが多いのが特徴といえます。それは、この地域では農業や漁業など一次産業に従事されている方が多く、膝への負担が大きいことに加え、シーズン中の休業は死活問題となりますので痛みがあっても受診せずに我慢されるためです。その結果、初診時には手術適応になるほど進行していることが少なくありません。とはいえ、すぐに手術に進むのではなく、患者さんの生活や仕事、OAが生活や仕事に与えている影響、患者さんの希望などを考慮した上で、保存的治療、リハビリ、装具療法などを選択したのち、手術に踏み切ることが多いです。手術の場合も、最小侵襲人工膝関節全置換術(MIS-TKA)を行い、患者さんの仕事にできるだけ支障がないよう早期回 復を心がけています。
TKAについては、MIS、ナビゲーションシステム、疼痛管理など、少しずつ進歩していますが、現在のトレンドは何でしょうか。
TKAと比較されるのは人工股関節全置換術(THA)ですが、患者立脚型評価を行うとTKAはTHAに劣ります。その大きな原因は安定性(stability)です。これまでのTKAでは、前十字靭帯(ACL)は必ず切除し、PS型TKAでは後十字靭帯(PCL)も切除します。これによって、安定性が損なわれ、患者満足度低下を招いていると考えられます。除痛だけを目的とするならこれまでの人工関節でもよいと思いますが、患者満足度を向上させるために安定性の高い膝、つまり生体に近い膝を得られる人工関節を目指すようになってきています。
生体に近い膝を得るTKAには、どのようなものがありますか。
1つは、ACLとPCLの両方を温存するBi-Cruciate Retaining(BCR型)TKAです。TKAに至る患者さんの6~7割はACLが残っていると言われています。当院では約1年前より、残っているACLが適切に機能していればBCR型TKAを適応しています。ほかに、cam-postにACLとPCLの機能を代償させるBi-Cruciate Stabilized(BCS型)TKAも開発されています。
BCR型TKAを受けた患者さんは、どのように膝を感じているのでしょうか。
BCR型TKAを行った患者さんに術後の膝の感覚について尋ねると、自分の膝に近い感覚があると述べられます。また、BCS型とBCR型を片膝ずつ置換した患者さんに伺うと、BCR型の方が、より自分の膝と感じ、より曲がると言います。
しかし、屈曲角度を測定すると両膝に差はありません。これは、靱帯を残すことで、膝の位置や動きを感じる固有受容感覚(proprioception)が維持されるためと考えられます*1)。
例えば、私達は目を閉じた状態でも、自分の膝の位置や屈曲の程度を把握できます。しかし、従来型TKAを受けた患者さんでは、靱帯を切除することでproprioceptionが低下し、膝の位置をぼんやりとしか把握できないことが多いです。そのため、歩行時に足が上がっていると思っていても、実際には足が上がっておらず、つまずく要因にもなっています。BCR型TKAによりproprioceptionが維持されることで、自分の膝に近い感覚を得られ、このような弊害も改善されて満足度が高まることが期待されます。
引用文献
*1 Osmani FA, et al.:Arthroplast Today; 3(1):61-6. 2016.
BCR型TKAが普及するための課題は何でしょうか。
手術手技が課題といえます。全国からBCR型TKAの手技を見学に来られていますが、従来型TKAの手技と異なり、難しく感じられているようです。人工膝関節単顆置換術(UKA)の手技と通じるところがありますので、UKAの経験がある先生の方が手技を獲得しやすいように思います。
新しいTKAで患者さんの満足度が高まることが期待されます。最後に、TKAを含め膝関節疾患の診療で大切にしていることを教えてください。
膝の痛みを我慢して、生活・仕事のクオリティを下げておられる方がいらっしゃいます。その下がったクオリティを改善するための治療を提供しなければならないと、常に心がけて診療にあたっています。そのため、常に勉強し、新しい技術を取り入れるよう努力をしています。
